Latest Blogs
पीसीवी टेस्ट : क्या है? उपयोग, परीक्षण परिणाम और सामान्य सीमा
पैक्ड सेल वॉल्यूम क्या है? पैक्ड सेल वॉल्यूम टेस्ट (पीसीवी टेस्ट) एक रूटीन ब्लड टेस्ट है जो आपके ब्लड सैंपल में ब्लड सेल्स के स्तर को मापता है। इस पैरामीटर का विश्लेषण करके, डॉक्टर आपके रक्त की ऑक्सीजन-वहन क्षमता का आकलन कर सकते हैं, जो किसी भी संभावित अब्नोर्मलिटी का पता लगाने में मदद करता है जो आपके शरीर में किसी विशेष स्वास्थ्य स्थिति या असंतुलन का संकेत दे सकता है। इसे हेमटोक्रिट टेस्ट के रूप में भी जाना जाता है, और इस स्क्रीनिंग टेस्ट का उपयोग व्यक्तियों में डीहाइड्रेशन, एनीमिया या पॉलीसिथेमिया की पहचान करने के लिए किया जाता है। डीहाइड्रेशन तब होता है जब अपर्याप्त फ्लूइड इन्टेक होता है या शरीर से ज़्यादा फ्लूइड लोस्स होता है। एनीमिया रेड ब्लड सेल्स की संख्या या शेप में कमी या हीमोग्लोबिन के लेवल में कमी से होता है। दूसरी ओर, पॉलीसिथेमिया तब होता है जब बोन मेरो द्वारा रेड ब्लड सेल उत्पादन में एब्नार्मल बढ़ोत्तरी होती है। इसलिए, पीसीवी टेस्ट एक आसान लेकिन पावरफुल टूल है जो विभिन्न ब्लड संबंधी विकारों का शीघ्र पता लगाने और रोकथाम में सहायता करता है, और जरूरी समय होने पर मेडिकल इंटरवेंशन सुनिश्चित करता है। पीसीवी टेस्ट का उपयोग किस लिए किया जाता है? पीसीवी टेस्ट ब्लड सैंपल में मौजूद रेड ब्लड सेल्स के लेवल को मापता है। यदि रोगी को एनीमिया है,तो पीसीवी लेवल कम होता है। इसका मतलब है कि रेड ब्लड सेल्स (आरबीसी) कम है। जबकि पॉलीसिथेमिया के मामले में, पैक्ड सेल की मात्रा अधिक होती है। यह हेमटोक्रिट परीक्षण आपके डॉक्टर को मेडिकल ट्रीटमेंट के प्रति आपकी प्रतिक्रिया को ट्रैक करने में भी मदद करता है। इसीलिए डॉक्टर इस टेस्ट को कंप्लीट ब्लड काउंट (सीबीसी) के रूप में करते हैं। पीसीवी टेस्ट के दौरान क्या होता है? पीसीवी टेस्ट की प्रक्रिया नार्मल ब्लड टेस्ट जैसी होती है। इसके लिए उपवास या किसी अन्य तैयारी की ज़रूरत नहीं है। आमतौर पर, मेडिकल अटेंडेंट आपका ब्लड सैंपल लेता है। आपको प्रभावित क्षेत्र में हल्का दर्द महसूस हो सकता है। हालांकि, पीसीवी टेस्ट से जुड़े कोई रिस्क नहीं हैं। इसके बाद लैब ब्लड सैंपल को चेक करती है, प्लाज़्मा और ब्लड सेल्स को अलग करती है, और फिर आपके ब्लड में रेड ब्लड सेल्स को निर्धारित करने के लिए उपाय करती है। ब्लड टेस्ट में पीसीवी की नॉर्मल रेंज क्या है? पुरुषों के लिए पीसीवी की नार्मल रेंज आम तौर पर 38.3% और 48.6% के बीच होती है, जबकि महिलाओं के लिए पीसीवी की नार्मल रेंज 35.5% से 44.9% की रेंज के अंदर आती है। 15 वर्ष और उससे कम आयु के बच्चों में, एक्सेप्टेबल पीसीवी रेंज 30% से 44% के बीच हो सकती है। हालांकि, उम्र, नस्ल और लिंग जैसे कई फैक्टर ब्लड टेस्ट में पीसीवी की इस अपेक्षित रेंज को प्रभावित करते हैं। इसके अलावा, रेड ब्लड सेल्स के स्टैण्डर्ड परसेंटेज की परिभाषा अलग-अलग हो सकती है। इसका कारण यह है कि लैब्स अपने विशिष्ट क्षेत्र में जनसंख्या की डेमोग्राफिक के आधार पर एक हेल्थी रेंज स्थापित करती हैं। मुझे पीसीवी टेस्ट क्यों करवाना चाहिए? पीसीवी (पैक्ड सेल वॉल्यूम) टेस्ट विभिन्न कारणों से ज़रूरी है: ब्लड में रेड ब्लड सेल्स की मात्रा को मापकर एनीमिया, पॉलीसिथेमिया या डीहाइड्रेशन जैसी स्थितियों की पहचान करना। रेड ब्लड सेल्स को प्रभावित करने वाली स्थितियों के लिए ट्रीटमेंट की प्रभावशीलता का आकलन करना। ब्लड ट्रांस्फ्यूशन के प्रभाव सहित, शरीर कैसे प्रतिक्रिया करती है इसका मूल्यांकन करना। अपने ओवरआल हैल्थ और कुछ मेडिकल कंडीशन के विकसित होने के रिस्क के बारे में जानकारी प्राप्त करना। महिलाओं में पीसीवी कम क्यों होता है? किशोर महिलाओं की ब्लड सेल्स में आमतौर पर पुरुषों की तुलना में हीमोग्लोबिन की कंसंट्रेशन कम होती है। यह महिलाओं में देखे गए ब्लड टेस्टों में कम पीसीवी का प्रमुख कारण है। इसके अलावा, प्रेगनेंसी के दौरान आमतौर पर बल्लोद में एक्स्ट्रा फ्लूइड के कारण पीसीवी में थोड़ी कमी आ जाती है। ब्लड टेस्ट में कम पीसीवी के क्या कारण हैं? लो पीसीवी लेवल को विभिन्न स्वास्थ्य स्थितियों से जोड़ा जाता है, जिनमें बोन मेरो डिसऑर्डर, कैंसर, किडनी फेलियर, थैलेसीमिया, सिकल सेल एनीमिया और ऑटोइम्यून डिसीस शामिल हैं। लो पीसीवी के कुछ लक्षण हैं - स्किन का पीला रंग, कमज़ोरी, लगातार थकान, लो एनर्जी, सांस लेने में कठिनाई, अनियमित रेस्पिरेटरी पैटर्न और ठंडे हाथ-पैर ये सुझाव दे सकते हैं कि किसी व्यक्ति की पीसीवी रेंज नार्मल से कम है। ब्लड टेस्ट में पीसीवी कैसे बढ़ाएं? विभिन्न लाइफस्टाइल और डेमोग्राफिक फैक्टर किसी व्यक्ति के हेमाटोक्रिट लेवल में योगदान करते हैं। अगर आपके पीसीवी टेस्ट का लेवल लौ रेंज में है, तो ब्लड टेस्ट में पीसीवी को बढ़ाने के कुछ तरीके यहां दिए गए हैं: आयरन, विटामिन बी-12 और फोलिक एसिड जैसे सप्लीमेंट लें। ब्लड ट्रांस्फ्यूशन, बोन ट्रांसप्लांट, ऑक्सीजन थेरेपी और पैन रिलीफ मेडिसिन जैसे ट्रीटमेंट का उपयोग किया जा सकता है। आयरन, विटामिन ए, विटामिन बी12 और फोलिक एसिड से भरपूर डाइट लें। ज़्यादा डेयरी प्रोडक्ट, पत्तेदार हरी सब्जियाँ, नट्स, चॉकलेट, साबुत अनाज आदि खाने पर विचार करें। हाइड्रेटेड रहें, नियमित व्यायाम करें और शराब का सेवन कम करें। निष्कर्ष कम पैक्ड सेल वॉल्यूम (पीसीवी) के ट्रीटमेंट में एक बहुआयामी दृष्टिकोण शामिल है, जिसमें सप्लीमेंट और इंटेंसिव ट्रीटमेंट शामिल है। ये इंटरवेंशन ऑप्टीमल ब्लड हेल्थ को बहाल करने और बनाए रखने में महत्वपूर्ण हैं। अगर आप अपने पीसीवी टेस्ट करवाने के लिए किसी विश्वसनीय स्रोत की तलाश कर रहे हैं, तो मेट्रोपोलिस हेल्थकेयर के साथ अधिकतम सुविधा के लिए अपने घर पर एक्सपर्ट को बुलाएं। यूज़र-फ्रेंडली मेट्रोपोलिस ट्रूहेल्थ ऐप से अपनी रिपोर्ट आसानी से पाएं और अपनी स्वास्थ्य संबंधी जानकारी को तुरंत ट्रैक करें।
भोजन के बाद रक्त शर्करा (पीपीबीएस) सामान्य सीमा, स्तर और परीक्षण
भोजनोपरांत परीक्षण एक सामान्य स्वास्थ्य परीक्षण है जिसके बारे में आप जानते होंगे लेकिन चिकित्सा शब्द से अनजान हैं। यह मधुमेह से पीड़ित लोगों के शरीर में ग्लूकोज की मात्रा का पता लगाने के लिए एक प्रकार का परीक्षण है। हालाँकि, यह सामान्य मधुमेह-संबंधी रक्त परीक्षण के समान नहीं है। ज्यादातर मामलों में, ऐसे परीक्षण 40 वर्ष की आयु वर्ग के वृद्ध वयस्कों को निर्धारित किए जाते हैं। हालांकि, हाल के वर्षों में, मधुमेह ने युवा वयस्कों और किशोरों को भी अपना शिकार बनाया है। इस विस्तृत लेख में, आप भोजन के बाद रक्त शर्करा, इसके स्तर, परीक्षण और बहुत कुछ के बारे में विस्तार से जानेंगे। पीपीबीएस पर पूरा लेख पढ़ने के लिए नीचे स्क्रॉल करें। भोजन के बाद रक्त शर्करा क्या है? भोजन के बाद रक्त शर्करा आपके शरीर का ग्लूकोज स्तर है जो किसी भी भोजन या पेय का सेवन करने के बाद बढ़ जाता है। 'पोस्टप्रैंडियल' शब्द का अर्थ है 'भोजन के बाद', जबकि प्रैंडियल का अर्थ दोपहर के भोजन या रात के खाने या किसी भी भोजन से संबंधित कुछ भी है। आम तौर पर, खाने के बाद आपका रक्त शर्करा स्तर बढ़ जाएगा। यह इस बात पर निर्भर नहीं करता कि आप किस प्रकार का भोजन खा रहे हैं। दो से चार घंटों के भीतर, आपके शरीर द्वारा ऊर्जा के रूप में अतिरिक्त ग्लूकोज का उपभोग करने के बाद आपका रक्त शर्करा स्तर सामान्य हो जाएगा। इस अतिरिक्त शर्करा या ग्लूकोज को आपके शरीर में भोजन के बाद रक्त शर्करा कहा जाता है। हालाँकि, एक स्वस्थ व्यक्ति को भोजन के बाद रक्त शर्करा के स्तर के बारे में चिंता करने की ज़रूरत नहीं है। लेकिन यदि आपको निम्न रक्त शर्करा गिनती या हाइपोग्लाइसीमिया है तो आपको अपने स्वास्थ्य के प्रति सावधान रहना चाहिए। मेडिकल डिक्शनरी में इसे टाइप 2 डायबिटीज के नाम से भी जाना जाता है। जोखिम स्वाभाविक रूप से निम्न रक्त शर्करा या प्रतिक्रियाशील हाइपोग्लाइसीमिया के उचित कारण अभी भी वैज्ञानिकों के लिए अज्ञात हैं। हालाँकि, कुछ संभावित कारण और जोखिम कारक प्रतिक्रियाशील हाइपोग्लाइसीमिया का कारण बन सकते हैं। हाइपोग्लाइसीमिया के कारण इस प्रकार हैं: मधुमेह के रोगियों के लिए कुछ मजबूत दवाएं या इंसुलिन उनके रक्त शर्करा के स्तर को कम करते हैं। अत्यधिक शराब का सेवन। कुछ सर्जिकल प्रक्रियाएं, जैसे गैस्ट्रिक बाईपास या अन्य बेरिएट्रिक सर्जरी। चयापचय स्थितियों का पारिवारिक इतिहास, जिसे वंशानुगत चयापचय संबंधी विकार भी कहा जाता है। कुछ प्रकार के ट्यूमर, विशेष रूप से इंसुलिनोमास, यानी, अग्न्याशय में ट्यूमर, अतिरिक्त इंसुलिन का उत्पादन करते हैं। अनुचित आहार। लक्षण यदि आपको अपने या अपने प्रियजनों में निम्नलिखित में से कोई भी लक्षण महसूस हो तो अपने नजदीकी स्वास्थ्य देखभाल पेशेवर से मिलें: लगातार चक्कर आना असामान्य अस्थिरता काफी समय तक कमजोरी महसूस होना भूख बढ़ना असमान दिल की धड़कन बहुत ज़्यादा पसीना आना लगातार सिरदर्द रहना बेचैनी महसूस होना सामान्यतः ये सामान्य घटनाएँ हैं। लेकिन अगर घटनाएं लंबे समय तक बनी रहती हैं, तो आपको चिंतित हो जाना चाहिए। भोजनोपरांत रक्त शर्करा परीक्षण क्या है? भोजनोपरांत रक्त शर्करा किसी भी अन्य सामान्य रक्त परीक्षण से अलग नहीं है। लेकिन इस मामले में, आपको परीक्षण से कम से कम दो घंटे पहले अपना भोजन कर लेना चाहिए। आमतौर पर खाना खाने के बाद ग्लूकोज का स्तर बढ़ जाता है। कार्बोहाइड्रेट आपके शरीर में सबसे अधिक ग्लूकोज का योगदान करते हैं। यह प्रक्रिया आपके भोजन से शुरू होती है। आपके भोजन करने के तुरंत बाद पेशेवर आपके रक्त का नमूना लेंगे। आपके भोजन के दो घंटे बाद, वे फिर से आपके रक्त के नमूने लेंगे। आमतौर पर एक स्वस्थ व्यक्ति में ग्लूकोज का स्तर दो घंटे के बाद सामान्य हो जाता है। हालाँकि, यदि आपका रक्त शर्करा स्तर कम नहीं होता है, तो आपको हाइपोग्लाइसीमिया हो सकता है। भोजन के बाद रक्त शर्करा की सामान्य सीमा आप विभिन्न आयु समूहों के बीच भोजन के बाद रक्त शर्करा के स्तर को समझने के लिए निम्नलिखित डेटा की जांच कर सकते हैं। सामान्य मामला भोजन के तुरंत बाद: 170 से 200 भोजन के दो घंटे बाद: 140 से कम प्रारंभिक मधुमेह भोजन के तुरंत बाद: 190 से 230 भोजन के दो घंटे बाद: 140 से 200 मधुमेह रोगी भोजन के तुरंत बाद: 230 से 300 भोजन के दो घंटे बाद: 200 से अधिक इसके अलावा, भोजन के बाद सामान्य रक्त शर्करा का स्तर भी आपकी उम्र पर निर्भर करता है। बेहतर ढंग से समझने के लिए निम्नलिखित सूची देखें: 6 वर्ष से कम: 180 6 से 12 वर्ष: 140 तक 13 से 19 वर्ष: 140 तक 20 वर्ष से अधिक: 180 से नीचे इसलिए, यदि आपका रक्त शर्करा स्तर सामान्य सीमा से अधिक है तो यह अच्छा संकेत नहीं है। लेकिन घबराना नहीं; आपका डॉक्टर आपको बताएगा कि अपने ग्लूकोज़ स्तर को कैसे नियंत्रित करें। पीपीबीएस स्तर की जाँच किसे करनी चाहिए? • टाइप 1 या 2 मधुमेह वाली गर्भवती महिला। • मधुमेह के मरीज जो नई इंसुलिन या दवा ले रहे हैं। आपको अपने मधुमेह को नियंत्रित करने के लिए क्या करना चाहिए? मधुमेह या रक्त शर्करा के स्तर को किसी भी तरह से रोका नहीं जा सकता है। इसके अलावा, यदि आपके परिवार में उच्च या निम्न रक्त शर्करा या टाइप ए या बी मधुमेह का इतिहास है, तो आपको समान स्वास्थ्य स्थितियों का सामना करने की अधिक संभावना है। हालाँकि, आप आगे की जटिलताओं से बचने के लिए नियमित रूप से निम्नलिखित चरणों का पालन कर सकते हैं: किसी आहार विशेषज्ञ के पास जाएँ और उचित रूप से संतुलित आहार चार्ट प्राप्त करें। चार्ट का सख्ती से पालन करें: नियमित व्यायाम से अपने शरीर को फिट रखें। शराब और तंबाकू का सेवन बंद करें। भूखे मत रहिये। मीठे खाद्य पदार्थों या किसी भी मीठे स्नैक्स से बचें। निष्कर्ष संक्षेप में, नियमित रूप से अपने रक्त शर्करा के स्तर की जाँच करें। नियमित जांच के लिए नियमित रूप से अपने डॉक्टर के पास जाना बहुत महत्वपूर्ण है। अगर आप डायबिटीज के मरीज हैं तो याद रखें कि आपको अपनी सेहत का गंभीरता से ख्याल रखना होगा। इसके अलावा, यदि आपका डॉक्टर आपसे ऐसा करने के लिए कहता है तो कृपया अपने भोजन के बाद रक्त शर्करा परीक्षण में देरी न करें। यह शीघ्र ही गंभीर स्वास्थ्य समस्याएं ला सकता है। मेट्रोपोलिस हेल्थकेयर भारत के अग्रणी डायग्नोस्टिक केंद्रों में से एक है। किसी भी रोग संबंधी परीक्षण या निदान के लिए अपने नजदीकी मेट्रोपोलिस हेल्थकेयर सेंटर पर जाएँ। अपने ग्राहकों को संतुष्ट करने के लिए उनकी अच्छी प्रतिष्ठा है। मेट्रोपोलिस हेल्थकेयर के कुछ लाभ इस प्रकार हैं: नवीनतम परीक्षण उपकरण। एक बार का नमूना संग्रह। हर मरीज पर विशेष ध्यान। साफ़ और स्वच्छ प्रयोगशालाएँ। पेशेवरों द्वारा बनाए गए इष्टतम सुरक्षा उपाय। 24 घंटे से भी कम समय में सटीक और जांची गई रिपोर्ट। अंतिम टेकअवे अपने डॉक्टर के निर्देशों का पालन करें। संतुलित आहार बनाए रखें। नियमित व्यायाम। 35 के बाद नियमित जांच। मेट्रोपोलिस हेल्थकेयर में डॉक्टरों द्वारा बताए अनुसार नियमित परीक्षण।
कुल ल्यूकोसाइट गिनती (टीएलसी) परीक्षण, सामान्य सीमा
टोटल ल्यूकोसाइट काउंट (टीएलसी) परीक्षण एक महत्वपूर्ण नैदानिक परीक्षण है जो आपकी रक्त कोशिका गिनती को मापता है और आपकी प्रतिरक्षा प्रणाली की ताकत के बारे में महत्वपूर्ण जानकारी प्रदान करता है। निम्नलिखित ब्लॉग में, हम आपको इस परीक्षण की संपूर्ण समझ प्रदान करते हैं। सामान्य सीमा से लेकर उस प्रक्रिया तक जिसके माध्यम से इसे संचालित किया जाता है और परिणाम की व्याख्या, अपने शरीर की रक्षा तंत्र की गहन समझ प्राप्त करें। कुल ल्यूकोसाइट गिनती क्या है? कुल ल्यूकोसाइट गिनती (टीएलसी) आपके रक्तप्रवाह में श्वेत रक्त कोशिकाओं (जिन्हें ल्यूकोसाइट्स भी कहा जाता है) की कुल संख्या है। ये कोशिकाएं आपके शरीर की प्रतिरक्षा प्रणाली को विभिन्न संक्रमणों और बीमारियों से बचाने में मौलिक भूमिका निभाती हैं। श्वेत रक्त कोशिकाओं (डब्ल्यूबीसी) में न्यूट्रोफिल, लिम्फोसाइट्स, मोनोसाइट्स, ईोसिनोफिल और बेसोफिल शामिल हैं, प्रत्येक आपकी प्रतिरक्षा प्रणाली में एक विशिष्ट भूमिका निभाते हैं। टोटल ल्यूकोसाइट काउंट टेस्ट कराने का उद्देश्य क्या है? टीएलसी रक्त परीक्षण आपके रक्त के नमूने में ल्यूकोसाइट्स की कुल संख्या को मापकर आपकी प्रतिरक्षा प्रणाली की क्षमता का आकलन करने में मौलिक है। यह परीक्षण आपके ल्यूकोसाइट स्तर में असामान्यताओं की पहचान करने में मदद करता है और आमतौर पर पूर्ण रक्त गणना (सीबीसी) परीक्षण का एक हिस्सा है जो आपके रक्तप्रवाह में सभी प्रकार की कोशिकाओं को मापता है। टीएलसी सामान्य सीमा से विचलन विभिन्न स्थितियों का संकेत दे सकता है, जिसमें संक्रमण, सूजन संबंधी विकार, ऑटोइम्यून रोग या कुछ प्रकार के ल्यूकेमिया शामिल हैं। इसलिए, टीएलसी की निगरानी आपके शरीर की प्रतिरक्षा प्रतिक्रिया स्थापित करने की क्षमता का आकलन करने और विभिन्न बीमारियों का निदान और प्रबंधन करने में विशेष रूप से मूल्यवान है। इसके अलावा, समय पर पता लगने से डॉक्टर उचित उपचार लिख सकते हैं और आप जिन अंतर्निहित स्वास्थ्य स्थितियों से पीड़ित हैं उनकी प्रगति की निगरानी कर सकते हैं। मुझे अपनी कुल ल्यूकोसाइट गिनती का परीक्षण कब करवाना चाहिए? आपका डॉक्टर विशिष्ट कारणों से परीक्षण की सिफारिश कर सकता है। यहां कुछ सामान्य आधार दिए गए हैं जब आपके टीएलसी का परीक्षण कराने की सलाह दी जाती है: संदिग्ध संक्रमण: यदि आप संक्रमण के लक्षणों का अनुभव करते हैं, जैसे लगातार बुखार, ठंड लगना, शरीर में दर्द या असामान्य थकान, तो आपका डॉक्टर टीएलसी परीक्षण की सिफारिश कर सकता है। श्वेत रक्त कोशिकाओं की बढ़ी हुई संख्या किसी चल रहे संक्रमण का संकेत दे सकती है,और श्वेत रक्त कोशिकाओं का विशिष्ट पैटर्न संक्रमण के प्रकार के बारे में जानकारी प्रदान कर सकता है। पुरानी बीमारी की निगरानी: यदि आपको ऑटोइम्यून विकार या सूजन की स्थिति जैसी पुरानी बीमारियां हैं, तो आप रोग गतिविधि और उपचार प्रभावशीलता की निगरानी के लिए नियमित रूप से टीएलसी रक्त परीक्षण से गुजर सकते हैं। टीएलसी की सामान्य सीमा में परिवर्तन रोग की तीव्रता या जटिलताओं का संकेत दे सकता है। प्रीऑपरेटिव मूल्यांकन: कुछ सर्जरी या चिकित्सा प्रक्रियाओं से पहले, आपका डॉक्टर यह सुनिश्चित करने के लिए टीएलसी परीक्षण का आदेश दे सकता है कि आपकी प्रतिरक्षा प्रणाली बेहतर ढंग से काम कर रही है। यह आपके शरीर में ऑपरेशन के बाद संक्रमण के जोखिम को कम करने में मदद करता है और एक आसान रिकवरी प्रदान करता है। उपचार के बाद अनुवर्ती: यदि आपने कीमोथेरेपी या विकिरण जैसे चिकित्सा उपचार कराया है, जो आपकी प्रतिरक्षा प्रणाली को प्रभावित कर सकता है, तो नियमित टीएलसी परीक्षण अनुवर्ती देखभाल का हिस्सा हो सकता है। यह आपके शरीर की रिकवरी की निगरानी करने और उपचार की प्रभावशीलता का आकलन करने में मदद करता है। लगातार थकान या कमजोरी: अस्पष्टीकृत और लगातार थकान या कमजोरी के लिए टीएलसी रक्त परीक्षण की आवश्यकता हो सकती है। असामान्य श्वेत रक्त कोशिका गिनती विभिन्न स्वास्थ्य स्थितियों से जुड़ी हो सकती है। एलर्जी प्रतिक्रियाएं या श्वसन संबंधी समस्याएं: संदिग्ध एलर्जी प्रतिक्रियाओं या श्वसन समस्याओं के मामलों में, प्रतिरक्षा प्रतिक्रिया का आकलन करने के लिए आपके डॉक्टर द्वारा टीएलसी परीक्षण की सिफारिश की जा सकती है। ईोसिनोफिल गिनती, विशेष रूप से, एलर्जी स्थितियों और कुछ श्वसन रोगों में अंतर्दृष्टि प्रदान कर सकती है। टोटल ल्यूकोसाइट काउंट टेस्ट के लिए कैसे तैयार रहें? कुल ल्यूकोसाइट गिनती परीक्षण की तैयारी अपेक्षाकृत सरल है। अपने स्वास्थ्य सेवा प्रदाता को अपने चिकित्सीय इतिहास और दवाओं के बारे में सूचित करके शुरुआत करें। हालांकि आमतौर पर उपवास की आवश्यकता नहीं होती है, दिए गए किसी भी विशिष्ट निर्देश का पालन करें। हाइड्रेटेड रहें, और आसानी से पहुंच योग्य आस्तीन वाले कपड़े पहनें जो रक्त संग्रह के लिए आपकी बांह तक त्वरित और सुविधाजनक पहुंच प्रदान करते हैं। सटीक परिणाम प्राप्त करने के लिए परीक्षण से पहले तनावमुक्त रहें। परीक्षा के दिन गहन व्यायाम को स्थगित करने पर विचार करें। यदि आपका स्वास्थ्य सेवा प्रदाता विशिष्ट मार्गदर्शन देता है, जैसे कि कुछ दवाएं बंद करना या किसी विशेष आहार का पालन करना, तो इन निर्देशों का पालन करें। परीक्षण के शेड्यूल और वास्तविक अपॉइंटमेंट के बीच स्वास्थ्य में होने वाले किसी भी बदलाव के बारे में खुलकर संवाद करें। क्या टोटल ल्यूकोसाइट काउंट टेस्ट कराने से जुड़े कोई जोखिम या जटिलताएँ हैं? आम तौर पर, टीएलसी परीक्षण एक कम जोखिम वाली प्रक्रिया है। हालाँकि, कुछ सामान्य जोखिमों में रक्त संग्रह स्थल पर मामूली चोट या असुविधा शामिल है। अत्यंत दुर्लभ मामलों में, आपको बेहोशी या संक्रमण का अनुभव हो सकता है। टोटल ल्यूकोसाइट काउंट टेस्ट की प्रक्रिया क्या है? टीएलसी रक्त परीक्षण में आपकी भागीदारी एक साधारण रक्त निकालने से शुरू होती है। एक प्रशिक्षित फ़्लेबोटोमिस्ट चयनित क्षेत्र को, आमतौर पर आपकी कोहनी के अंदर, एक एंटीसेप्टिक से साफ़ करता है। आपकी नसों को अधिक दृश्यमान बनाने के लिए टूर्निकेट लगाया जा सकता है। एक बाँझ सुई का उपयोग करके थोड़ी मात्रा में रक्त को टेस्ट ट्यूब में एकत्र किया जाता है। एक बार नमूना प्राप्त हो जाने पर, सुई हटा दी जाती है, और रक्तस्राव को रोकने के लिए पंचर साइट पर दबाव डाला जाता है। एकत्र किए गए रक्त के नमूने को सावधानीपूर्वक लेबल किया जाता है और विश्लेषण के लिए प्रयोगशाला में भेजा जाता है। प्रयोगशाला में तकनीशियन आपके रक्त के नमूने में श्वेत रक्त कोशिकाओं की संख्या की गणना करने के लिए स्वचालित मशीनों का उपयोग करते हैं। परिणाम आमतौर पर एक या दो दिन के भीतर उपलब्ध हो जाते हैं। क्या दवाएं कुल ल्यूकोसाइट गिनती को प्रभावित कर सकती हैं? हां, कुछ दवाएं आपकी कुल ल्यूकोसाइट गिनती को प्रभावित कर सकती हैं। कुछ दवाएं, जैसे कॉर्टिकोस्टेरॉइड्स या कीमोथेरेपी एजेंट, या तो आपके डब्लूबीसी गिनती को बढ़ा सकते हैं या दबा सकते हैं, जिससे परीक्षण परिणामों की सटीकता प्रभावित हो सकती है। सामान्य कुल ल्यूकोसाइट गिनती क्या है? टीएलसी परीक्षण की सामान्य सीमा आमतौर पर प्रति माइक्रोलीटर रक्त में 4,000 और 11,000 श्वेत रक्त कोशिकाओं के बीच होती है। पुरुषों में महिलाओं की तुलना में सामान्य टीएलसी मान थोड़ा अधिक होता है, लगभग 5000-10000 डब्ल्यूबीसी प्रति माइक्रोलीटर रक्त। महिलाओं में सामान्य टीएलसी रेंज 4500-11000 डब्ल्यूबीसी प्रति माइक्रोलीटर रक्त के बीच होती है। हालाँकि, व्यक्तिगत भिन्नताएँ हो सकती हैं, और विशिष्ट संदर्भ सीमाएँ प्रयोगशालाओं के बीच थोड़ी भिन्न हो सकती हैं। बच्चों में, सामान्य टीएलसी गिनती उम्र के आधार पर भिन्न हो सकती है। शिशुओं के लिए, सीमा आम तौर पर अधिक होती है, जैसे-जैसे वे बड़े होते हैं धीरे-धीरे कम होती जाती है। बाल रोग विशेषज्ञ बच्चों में श्वेत रक्त कोशिका की गिनती की सामान्य स्थिति का आकलन करने के लिए आयु-विशिष्ट संदर्भ सीमाओं पर विचार करते हैं। टीएलसी सामान्य सीमा से विचलन संभावित अंतर्निहित स्वास्थ्य समस्याओं या संक्रमणों की पहचान करने के लिए स्वास्थ्य देखभाल पेशेवरों द्वारा आगे की जांच की आवश्यकता हो सकती है। कुल ल्यूकोसाइट गणना रिपोर्ट की व्याख्या करना अधिक सटीक समझ प्रदान करने के लिए आपके टीएलसी परिणामों की व्याख्याआपके मेडिकल इतिहास, लक्षणों और अन्य नैदानिक परीक्षणों के आधार पर की जाती है। सामान्य सीमा: यदि आपकी टीएलसी गिनती सामान्य सीमा के भीतर आती है, तो यह एक संतुलित प्रतिरक्षा प्रणाली का सुझाव देता है। यह आम तौर पर अच्छे समग्र स्वास्थ्य और आपके शरीर की रक्षा तंत्र के उचित कामकाज का संकेत देता है। ऊंचा टीएलसी: जीवाणु संक्रमण, जैसे निमोनिया या मूत्र पथ संक्रमण, उच्च टीएलसी गिनती का कारण बन सकता है। इसके अलावा, गठिया या एलर्जी जैसी सूजन संबंधी स्थितियां भी आपके रक्त की टीएलसी गिनती में वृद्धि का कारण बन सकती हैं। श्वेत रक्त कोशिका उन्नयन का विशिष्ट पैटर्न संक्रमण के प्रकार के बारे में सुराग दे सकता है। उदाहरण के लिए, जीवाणु संक्रमण अक्सर न्यूट्रोफिल में वृद्धि का कारण बनता है, जबकि वायरल संक्रमण लिम्फोसाइट गिनती को प्रभावित कर सकता है। टीएलसी में कमी: सामान्य से कम टीएलसी, जिसे ल्यूकोपेनिया के रूप में जाना जाता है, वायरल संक्रमण, ऑटोइम्यून विकारों या अस्थि मज्जा समस्याओं से जुड़ा हो सकता है। कुछ दवाएं, जैसे कीमोथेरेपी दवाएं, आपके शरीर में श्वेत रक्त कोशिका उत्पादन को भी दबा सकती हैं। विशिष्ट रोग: विशिष्ट श्वेत रक्त कोशिका प्रकार, जैसे न्यूट्रोफिल, लिम्फोसाइट्स और ईोसिनोफिल, अतिरिक्त अंतर्दृष्टि प्रदान कर सकते हैं। उदाहरण के लिए, इओसिनोफिल्स में वृद्धि एलर्जी या परजीवी संक्रमण का संकेत दे सकती है, जबकि लिम्फोसाइटों में कमी एचआईवी/एड्स जैसी स्थितियों में देखी जा सकती है। अस्थि मज्जा में असामान्यताएं, जहां सफेद रक्त कोशिकाएं उत्पन्न होती हैं, टीएलसी सामान्य सीमा को प्रभावित कर सकती हैं। इसके अलावा, ल्यूकेमिया या मायलोइड्सप्लास्टिक सिंड्रोम जैसी स्थितियों के परिणामस्वरूप श्वेत रक्त कोशिका की संख्या में वृद्धि या असामान्यता हो सकती है। यदि टीएलसी गणना अधिक हो तो क्या होगा? यदि कुल ल्यूकोसाइट गिनती अधिक है और प्रति माइक्रोलीटर रक्त में 11,000 श्वेत रक्त कोशिकाओं की सामान्य सीमा से अधिक है, तो यह ल्यूकोसाइटोसिस (अतिरिक्त डब्ल्यूबीसी) का सुझाव देता है। यह आपके शरीर के भीतर एक सक्रिय संक्रमण, सूजन संबंधी विकार या तनाव का संकेत देता है। कुल ल्यूकोसाइट गिनती के लिए सामान्य सीमा क्या है? कुल ल्यूकोसाइट गणना की सामान्य सीमा आमतौर पर प्रति माइक्रोलीटर रक्त में 4,000 से 11,000 श्वेत रक्त कोशिकाएं होती हैं। रक्त परीक्षण में कम टीएलसी क्या है? कम टीएलसी ल्यूकोपेनिया को इंगित करता है, जो आम तौर पर प्रति माइक्रोलीटर रक्त में 4,000 सफेद रक्त कोशिकाओं से नीचे आता है। यह दवा के दुष्प्रभाव, विटामिन की कमी, वायरल संक्रमण जैसे एचआईवी, हेपेटाइटिस, ऑटोइम्यून या अस्थि मज्जा विकार आदि का सुझाव दे सकता है। क्या जीवनशैली में कोई बदलाव है जो स्वस्थ कुल ल्यूकोसाइट गिनती को बनाए रखने में मदद कर सकता है? हाँ तुम कर सकते हो! • नियमित व्यायाम, फलों और सब्जियों से भरपूर संतुलित आहार और पर्याप्त जलयोजन को प्राथमिकता दें। • विश्राम तकनीकों के माध्यम से तनाव को प्रबंधित करें। • पर्याप्त नींद सुनिश्चित करें और अच्छी स्वच्छता अपनाएं। ये जीवनशैली विकल्प आपके समग्र प्रतिरक्षा स्वास्थ्य में योगदान करते हैं, आपके रक्त के लिए इष्टतम टीएलसी को बढ़ावा देते हैं। निष्कर्ष आपकी कुल ल्यूकोसाइट गिनती (टीएलसी) को समझना और निगरानी करना आपके प्रतिरक्षा स्वास्थ्य का आकलन करने के लिए महत्वपूर्ण है। चाहे सामान्य सीमा के भीतर हो या विचलन का सामना करना पड़ रहा हो, सक्रिय उपाय और डॉक्टरों के साथ नियमित परामर्श आपको संभावित स्वास्थ्य चुनौतियों का समाधान करने में मदद करते हैं। जीवनशैली विकल्प, जैसे संतुलित आहार और तनाव प्रबंधन, स्वस्थ टीएलसी का समर्थन करते हैं। क्या आप अपनी टीएलसी गिनती के बारे में जानने को उत्सुक हैं लेकिन यह नहीं जानते कि परीक्षण कहां कराएं? अपने घर के आराम से सटीक और पॉकेट-फ्रेंडली टीएलसी और सीबीसी परीक्षणों के लिए मेट्रोपोलिस लैब्स चुनें। आज ही अपना टेस्ट बुक करें!
Understanding Ringworm: Symptoms, Causes, Stages, Types & Treatment
What is Ringworm? Ringworm is a fungal infection that affects the skin, hair, or nails. It causes red, circular rashes with raised edges. What are the Types of Ringworms? Some common ringworm types include: Athlete's Foot: This affects mostly males, causing itching, scaling, and blisters on the feet due to sweating and tight footwear. Jock Itch: This is also more prevalent in males. It presents as red, itchy patches in the groin area during warm weather, rarely affecting females. Scalp Ringworm: This is highly contagious, especially in children. Symptoms include red rash, itching, and hair loss on the scalp. Nail infection: Affects nails, causing thickening and yellowing, more common in adolescents and adults. Body ringworm: This is characterised by circular, raised lesions with itching, affecting all ages but more prevalent in children in warmer climates. How Do I Know If I Have Ringworm? If you are wondering if you have ringworm, look for a red, scaly patch or bump on your skin. It may appear as one or multiple rings with raised, bumpy, scaly edges and a clear centre. Remember, not everyone with ringworm will have the classic ring pattern. Who Gets Ringworm? While ringworm can affect anyone, individuals with weakened immune systems face a higher risk of contracting the infection. What are the Symptoms of Ringworm? Ringworm can affect various parts of the body, including the skin, fingernails, and toenails, with symptoms such as itchiness, ring-shaped rashes, redness, scaling, and hair loss. Ringworm symptoms differ by location: Feet: Red, swollen, itchy skin between toes, potential blistering on the sole and heel Scalp: Scaly, itchy, circular bald patches, more prevalent in children Groin: Scaly, itchy, red spots in skin folds of the thigh Beard: Scaly, itchy, red spots on the cheeks, chin, and upper neck, possibly crusted or pus-filled, with hair loss What Causes Ringworm? Ringworm causes is primarily by a fungus known as dermatophytes, which prefer warm and moist environments. These fungi can spread when individuals come into direct contact with infected people, animals, or objects, causing ringworm. Is Ringworm Contagious? Ringworm is contagious and spreads through direct skin-to-skin contact. Transmission occurs through various means: Human-to-human: Typically spreads through direct skin-to-skin contact. Animal-to-human: Contracted by touching infected animals, common in petting or grooming dogs, cats, and cows. Object-to-human: Can spread via contact with objects recently touched by infected individuals or animals, such as clothing, towels, and combs. Soil-to-human: Rare transmission occurs through contact with heavily infected soil, usually requiring prolonged exposure. Will Ringworm Go Away on Its Own? Yes, ringworm can resolve without treatment, but it may take several weeks to months. However, opting for no ringworm treatment or jock itch can lead to prolonged itching and discomfort. How is Ringworm Diagnosed? There are various stages for ringworm diagnosis. A dermatologist can typically diagnose ringworm by visually examining the affected area. They may also inspect other parts of your body, as ringworm can manifest concurrently with conditions like athlete's foot. Additionally, your dermatologist might take a sample of the infected skin, hair, or nail for laboratory analysis. Examining the sample under a microscope allows the doctor to identify the presence of fungi responsible for ringworm. What is the Best Cure for Ringworm? The most effective ringworm treatment depends on the location and severity of the infection. However, common treatments include: Over-the-counter antifungal creams, lotions, or powders for skin infections like athlete's foot and jock itch Prescription oral antifungal medications for severe or scalp infections Keeping the affected area clean and dry Avoid sharing personal items like towels or clothing Practising good hygiene and regularly washing hands Treating pets for ringworm if they are carriers. What’s the Treatment for Ringworm? Ringworm treatment varies depending on the diagnosis and the severity of the condition-; Oral Medication Non-prescription options include clotrimazole, miconazole, terbinafine, and ketoconazole. Prescription options include griseofulvin, terbinafine, itraconazole, and fluconazole. Antifungal Creams and Powders Clotrimazole (Lotrimin, Mycelex) Miconazole (Monistat, Micatin) Terbinafine (Lamisil AT) Tolnaftate (Tinactin) Ketoconazole (Nizoral) Home Remedies for Ringworm While over-the-counter and prescription treatments are typically the most effective options for treating ringworm, some home remedies may provide relief. Here are some simple home remedies for ringworm: Try using diluted tea tree oil directly on the affected area Use diluted apple cider vinegar to alleviate symptoms and fight fungal growth Apply crushed garlic or garlic oil to the skin to combat the infection Coconut oil can be applied to soothe itching and aid in healing Apply fresh aloe vera gel to reduce itching and inflammation Create a paste with turmeric powder and water, then apply it to the affected area Soak the affected area in warm salt water to reduce itching and inflammation What are the Risk Factors for Ringworm? Depending upon the ringworm stage, the following factors that increase the risk of ringworm: Warm climate Close contact with infected individuals or animals Sharing personal items Wearing tight clothing Weak immune system Obesity Diabetes Can You Prevent Ringworm? Ringworm prevention is possible by adhering to the following practices-; Maintain cleanliness and dryness of your skin Choose footwear that promotes air circulation Avoid walking barefoot in communal areas such as locker rooms or public showers Keep fingernails and toenails trimmed short and hygienic What are the Complications of Ringworm? If left unaddressed, ringworm can extend to different body regions, increasing the risk of transmission to others. Additional complications may include: Hair loss and scarring Pigmentation changes, especially noticeable on darker skin tones like under the armpits Nail abnormalities Secondary infections due to bacteria penetrating broken skin Majocchi’s granuloma is an uncommon condition where the fungus penetrates deeper skin layers. Can Ringworm Come Back? Yes, ringworm can return because the fungi that cause it can stay on the skin for a long time. After treatment, it may come back, so you might need to treat it again. When to See a Doctor? Seek medical attention if the rash spreads quickly. Also, if the over-the-counter remedies prove ineffective, or if the rash appears on sensitive areas like the face, scalp, or genitals. How Does Ringworm Affect Pregnancy? Ringworm fungus does not affect pregnancy, but you should consult with your healthcare provider before using over-the-counter antifungal creams or powders. Conclusion Ringworm is a common fungal infection that can be effectively treated with proper medical intervention. While it may not pose a direct threat to pregnancy, seeking guidance from healthcare providers before using over-the-counter remedies is recommended. At Metropolis Labs, we understand the importance of accurate diagnosis and tailored treatment plans. Our state-of-the-art facilities and experienced healthcare professionals are dedicated to providing comprehensive testing and expert guidance for managing conditions like ringworm. Trust Metropolis Labs for reliable diagnostic solutions and personalized care.
Understanding Diphtheria: Symptoms, Treatment, Causes & Types
Introduction Diphtheria is a serious bacterial infection that affects the mucous membranes of the nose and throat. Despite vaccination efforts, it is important for you to know about diphtheria due to ongoing outbreaks and immunisation challenges. Therefore, in this article, we will grasp the basic insights into diphtheria symptoms, causes, transmission, and complications. What is Diphtheria? Diphtheria is a contagious bacterial infection caused by the bacterium Corynebacterium Diphtheriae. The diphtheria bacterium releases a toxin that causes a buildup of greyish membrane in the throat and nose. This obstructs the airway and can cause difficulty breathing and swallowing. In some cases, this may also cause sores on the skin. What are the Different Types of Diphtheria? There are two main types of diphtheria: Respiratory diphtheria: This is the most common type of diphtheria, affecting your nose, throat, tonsils, and larynx (voice box) Cutaneous diphtheria: This type of diphtheria may form rash, sores or blisters on your skin. It usually occurs in people with poor hygiene practices. How Do You Get Diphtheria? Diphtheria is spread through respiratory droplets from an infected person when they cough, sneeze, or talk. Therefore, avoid close contact with a diphtheria infected individual or contaminated objects as they can spread infection. Moreover, you are more prone to get diphtheria if you are not vaccinated against it. What are the Symptoms of Diphtheria? Here are a few common diphtheria symptoms: Soar throat Fever Swollen gland in the neck Difficulty breathing or swallowing Nasal discharge Weakness and fatigue Bluish discolouration of skin Lesions, sores, or blisters anywhere on the skin If you are infected with diphtheria, you typically start showing signs two to five days after exposure. However, it can take anywhere from one to 10 days for diphtheria symptoms to appear after exposure. What Causes Diphtheria? Diphtheria causes can be pointed at a single bacterium, corynebacterium diphtheriae, which produces a toxin that can cause tissue damage and systemic effects. How is Diphtheria Diagnosed? Diphtheria diagnosis is done in the following manner: Your doctor may collect the sample from the back of your throat using a swab. This throat swab is then sent to lab test to detect the presence of C. diphtheriae bacteria. Culture of the bacteria from clinical specimens: The sample from throat swab is grown in the lab to see if diphtheria causing bacteria are present. Polymerase Chain Reaction (PCR) test: This test looks for genetic material specific to the bacteria that causes diphtheria. How is Diphtheria Treated? Your doctor may treat you with a combination of antitoxin therapy, antibiotics, and supportive care as diphtheria treatment. For instance: Antitoxin is administered to neutralise the toxin produced by the bacteria causing diphtheria, while antibiotics are given to eradicate the bacteria from the body. Diphtheria supportive care includes measures to manage symptoms and complications, such as maintaining an open airway, providing intravenous fluids, and monitoring for any signs of respiratory distress or cardiac complications. In severe cases of diphtheria, hospitalisation and specialised medical care may be necessary. What are the Complications Associated with Diphtheria? The complications of diphtheria can be severe, but consulting your doctor at the earliest and with proper diphtheria treatment can be cured. The complications include: Airway obstruction: The thick membrane formed in your throat during respiratory diphtheria can block your airway, leading to difficulty breathing and, in severe cases of diphtheria, even suffocation. Myocarditis: Diphtheria toxin can damage your heart muscle, leading to myocarditis and inflammation of the heart muscle. This can result in abnormal heart rhythms, heart failure, and even sudden cardiac death. Neurological Complications: In rare cases, diphtheria toxin can affect your nerves, leading to neurological complications such as paralysis or nerve damage. Systemic Infection: Diphtheria bacteria can spread through your bloodstream, leading to systemic infection (septicemia), which can result in organ failure and septic shock. Death: Without prompt treatment, severe cases of diphtheria can be fatal, particularly in young children or individuals with weak immune systems. However, immediate diphtheria treatment after recognising the signs and symptoms can help you come across fewer complications associated with both types of diphtheria and recover completely. How is Diphtheria Prevented? Diphtheria prevention primarily involves vaccination and practising good hygiene: Vaccination: The most effective way to prevent diphtheria is through vaccination. Make sure you and your family receive the diphtheria vaccine as part of the DTaP vaccine (for children) or Tdap vaccine (for adolescents and adults). These vaccines also protect against tetanus and pertussis. Remember to get diphtheria vaccine booster doses throughout your life to maintain immunity. As side effects of diphtheria vaccination, you may experience fever, pain or redness at the site of injection and rarely allergic reaction to the vaccine itself. Hygiene Practices: Practice good hygiene habits, such as washing your hands frequently with soap and water, covering your mouth and nose when you cough or sneeze, and avoiding close contact with individuals who have respiratory infections. These measures can help reduce the spread of diphtheria. Ensuring Adequate Immunisation Coverage: It is essential to ensure that your community has adequate immunisation coverage through diphtheria vaccination programs. By participating in these programs and encouraging others to do the same, you can help prevent diphtheria outbreaks and reduce the overall burden of diphtheria. Conclusion Diphtheria is a serious contagious bacterial infection that must be treated immediately. If you are not vaccinated against diphtheria, book an appointment with your doctor as a precautionary measure. Also, practising good hygiene practices is of the utmost priority to prevent diphtheria. Being aware of diphtheria causes, symptoms, and treatment can help you overcome the condition. Regular health check-ups and getting your diagnostic tests recommended by your doctors with reliable diagnostic labs like Metropolis Healthcare Labs can further enhance the quality of your diagnostic results and preventive healthcare efforts.
Comprehensive Guide to Seizures: Symptoms, Treatment, Types, and Causes
Seizures are a neurological phenomenon that affects millions worldwide. They can occur unexpectedly and affect people of all ages and backgrounds. In this article, we discuss the complexities of seizures and explore their triggers, symptoms, seizure types, and treatment options, providing you with vital knowledge for better seizure management. What is a Seizure? A seizure is a sudden, uncontrolled electrical disturbance in the brain that causes temporary changes in behaviour, movements, consciousness, or sensation. It may present as convulsions, muscle spasms, or altered awareness, and these seizures can vary widely in intensity, duration, and effects. What Happens During a Seizure? During a seizure, the brain experiences abnormal electrical discharges that disrupt its normal activity. This disruption can cause the neurons to fire rapidly and uncontrollably, leading to various seizure symptoms. When seizures originate from a particular region of your brain, the early signs often correspond to the functions governed by that area. Since the right hemisphere of your brain governs the left side of your body, and vice versa, symptoms typically manifest on the opposite side. For instance, if a seizure originates in the right hemisphere, affecting the area responsible for thumb movement, it might begin with involuntary movements or jerking of your left thumb or hand. What is the Difference Between Seizures and Epilepsy? Seizures and epilepsy are related but distinct. A seizure is a single occurrence of abnormal electrical activity in your brain. Epilepsy, however, is a neurological disorder characterised by recurrent seizures. While seizures can be a symptom of epilepsy, not all seizures indicate epilepsy. What are the Types of a Seizure? Seizure types are mainly classified as focal seizures and generalised seizures. Focal seizures originate in a specific area of your brain. They can be further categorized into: Focal aware seizures: These seizures do not affect awareness or consciousness but may cause unusual sensations or movements. Focal impaired awareness seizures: These seizures cause confused behaviour or loss of awareness. Generalized seizures involve both hemispheres of your brain and include: Absence seizures: These typically occur in children and involve brief lapses in consciousness, often accompanied by staring spells. Tonic-clonic seizures: These seizures are characterised by muscle stiffening (tonic phase) followed by rhythmic jerking (clonic phase) and loss of consciousness. Other generalised seizure types include atonic seizures (loss of muscle tone), clonic seizures (repetitive jerking movements), tonic seizures (muscle stiffness), and myoclonic seizures (sudden, brief muscle jerks). What are the Causes of a Seizure? Common seizure causes include: Epilepsy; a chronic neurological disorder that is characterised by recurrent seizures. Traumatic Brain Injury (TBI), stroke, brain tumour, etc., can cause seizures Some seizures have a genetic basis. Imbalances in electrolytes (such as sodium or calcium), glucose levels, or metabolic disorders like hypoglycaemia or uraemia can trigger seizures. Developmental disorders like Autism Spectrum Disorder (ASD) may increase the risk of seizures. Brain infections such as encephalitis or meningitis can cause inflammation and trigger seizures. Congenital brain malformations, vascular malformations, or scar tissue from previous injuries are common seizure causes. Sometimes, seizures occur in young children during high fevers and are usually benign but may indicate an underlying infection. Sleep deprivation, stress, hormonal changes, or flashing lights (in photosensitive epilepsy) can also trigger seizures if you are susceptible. What are the Symptoms of a Seizure? Seizure symptoms can vary depending on the type of seizure. However, common seizure symptoms include: Temporary confusion or loss of consciousness Uncontrollable jerking movements of your arms and legs Staring spells or blank expressions Muscle stiffness or rigidity Sensory changes such as tingling sensations, smells, or tastes Loss of bladder or bowel control Lip smacking or repetitive movements Fear and anxiety What are the Stages of a Seizure? Seizures can typically be divided into several stages, although not all seizures progress through each stage. Seizure stages may include: Prodrome: You may experience subtle changes hours or days before a seizure occurs, such as mood swings, irritability, or changes in appetite or energy levels. Aura: This stage involves sensory or perceptual disturbances that serve as a warning sign of an impending seizure. Ictal phase: The ictal phase refers to the actual seizure activity. During this stage, you may experience various symptoms depending on the seizure type. Postictal phase: Following the seizure, the postictal phase occurs, during which you may experience confusion, fatigue, headache, muscle soreness, or other symptoms. This phase can last minutes to hours and gradually resolves as the brain activity returns to normal. Note that not all seizures follow this exact sequence, and the experience may vary depending on factors such as seizure types and the underlying seizure cause. What Should I Do If Someone I’m With Has a Seizure? If someone has a seizure: Stay calm and ensure their safety by removing nearby hazards Gently guide them to the ground if they are standing Protect their head and loosen tight clothing Time the seizure and stay with them until it ends Call for medical assistance if necessary When to See a Doctor? See a doctor if you experience a first-time seizure or if seizures become more frequent, severe, or prolonged. Also, seek medical attention if seizures occur after a head injury, during pregnancy, or if you have an underlying medical condition How is a Seizure Diagnosed? Seizure diagnosis involves a combination of medical history, physical examination, and diagnostic tests. These may include neurological exams, tests to measure brain activity, and blood tests to check for underlying causes. What Tests Will be Done to Diagnose This Condition? To diagnose seizures, doctors may conduct several tests, including: Electroencephalogram (EEG): Measures electrical activity in your brain to detect abnormal patterns associated with seizures. Magnetic Resonance Imaging (MRI) or Computed Tomography (CT) scans: These imaging tests can identify structural abnormalities in your brain that may be causing seizures. Blood Tests: To check for electrolyte imbalances, infections, or other metabolic disorders that could trigger seizures. Neuropsychological Tests: Assess cognitive function, memory, and other aspects of brain function that may be affected by seizures. Video EEG Monitoring: Involves continuous EEG recording along with video surveillance to capture and analyse seizure activity over an extended period. How is a Seizure Treated? Seizure treatment on their underlying cause, type, and frequency. Treatment options include: Antiepileptic drugs A ketogenic diet may help control seizures, particularly in children with epilepsy who have not responded to medications. Vagus nerve stimulation involves a device implanted under the skin of your chest that sends electrical impulses to your brain via the vagus nerve, helping to reduce seizure frequency and severity. Responsive Neurostimulation (RNS) involves implanting a device in your brain that detects and responds to abnormal electrical activity, disrupting seizures before they occur. In rare cases, surgery may be considered for seizure treatment. How to Prevent Seizure? Preventing seizures involves managing underlying conditions such as epilepsy or addressing triggers that may precipitate seizures. This includes adhering to: Prescribed medications Maintaining a healthy lifestyle with adequate sleep Stress management Avoiding alcohol or recreational drugs What Can I Expect if I Have Seizures? If you have seizures, you can expect a range of experiences depending on factors such as the type, frequency, and severity of your seizures. You may undergo medical evaluations and follow a personalised treatment plan aimed at managing your condition and improving your quality of life. It is important to prioritise self-care and implement strategies to minimise seizure triggers and risks. Additionally, you may seek support from loved ones and educate yourself about your condition to better understand and cope with seizures. Conclusion Understanding the biology of seizures is necessary for effective management. By recognising symptoms, knowing how to respond, and seeking appropriate medical care, you can tackle seizures with greater confidence. If someone is affected by seizure episodes frequently, do not neglect it. Get a comprehensive blood test done at Metropolis Healthcare to check for electrolytic or metabolic imbalances that might be causing it. Metropolis Healthcare strives to provide you with accurate, affordable diagnostic services that are second to none. So do not delay—book the test today!
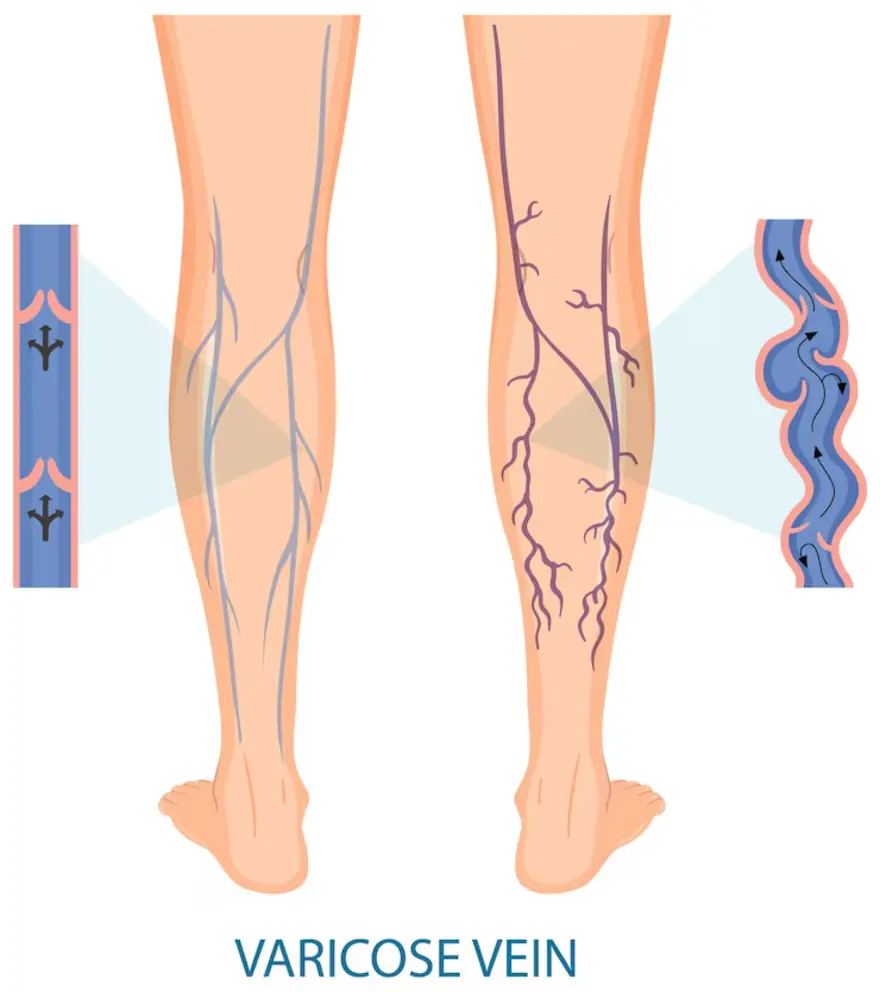
Understanding Varicose Veins: Symptoms, Causes, Diagnosis, and Treatment
What are Varicose Veins? Varicose veins are swollen and enlarged veins that typically occur in the legs. These veins, located close to the skin's surface, become varicose due to increased pressure, especially from prolonged standing or walking. What is the Difference Between Varicose Veins and Spider Veins? Varicose veins appear knobby and twisted and have a darkish-blue hue. Spider veins resemble varicose veins but are smaller and nearer to the skin's surface. They often exhibit red or blue colours and can resemble tree branches or spider webs commonly found on the legs or face. Who is Likely to Get Varicose Veins? Varicose veins are prevalent in women, particularly during hormonal shifts like pregnancy and menopause. Moreover, the risk escalates with age but can manifest in adulthood. Certain health conditions, including obesity, Deep Vein Thrombosis (DVT), and familial history, can increase susceptibility. Therefore, it is vital for individuals, especially those with predisposing factors, to maintain wellness and consult medical professionals if symptoms arise. What are the Symptoms of Varicose Veins? Common varicose vein symptoms that arise in people are-; Appearance: Veins appear bulging, twisted, and dark purple or blue. Pain: Legs may feel achy, heavy, or sore, particularly behind the knees. Swelling: Legs, ankles, or feet may swell. Skin: Skin colour alterations around the veins, with potential brown discolourations, can be witnessed if untreated. Other symptoms include itching, burning, throbbing, or muscle cramps around the veins, which often worsen at night. Additional indicators: Sores on the legs, rash, dry, itchy, or thin skin over the affected vein. Where Do Varicose Veins Usually Appear? Varicose veins, or varicosities, present as swollen, twisted veins, can appear throughout the body. Though these are frequently observed in the legs and feet, some common sites include Calves Thighs Areas both behind and in front of the legs, especially near the ankles and feet During pregnancy, these may appear around the lower pelvic region, inner thigh, and buttocks. What Causes Varicose Veins? Varicose veins develop due to weakened or damaged vein walls and valves, which cause blood to pool and veins to become enlarged and twisted. Some other varicose vein causes include: Age: Vein elasticity diminishes with ageing. Pregnancy: Varicose veins in pregnancy occur due to increased blood volume to support the baby's heightening pressure. Overweight: Excess weight adds strain to veins. Prolonged sitting or standing: Extended periods in these positions may elevate risk. Sedentary lifestyle: Lack of activity can contribute to heightened blood pressure. Other factors: Smoking, oral contraceptives, hormone replacement therapy, leg injuries, chronic constipation, and insufficient vitamin K2 levels can also increase susceptibility to varicose veins. How are Varicose Veins Diagnosed? A healthcare professional can opt for any of the following varicose veins diagnosis: Physical examination: Your healthcare provider will assess your legs while standing to observe any swelling and examine the appearance of varicose veins. Medical history inquiry: Symptoms, family history, activity levels, and lifestyle are often discussed to understand potential risk factors. Imaging tests: A Duplex Ultrasound (DUS), a non-invasive method that utilises sound waves to evaluate blood flow in leg vessels, may be prescribed. This can help locate damaged valves contributing to varicose veins. Further investigation: If varicose veins cause pain, skin changes, or other complications, a referral to a vascular specialist may be warranted. What is the Treatment for Varicose Veins? A few varicose vein treatment options available as temporary or permanent treatments are-; Compression stockings: These garments exert pressure on the legs, aiding blood circulation. They are available over-the-counter or as prescription-strength, and insurance coverage may apply if symptoms are present. Varicose vein surgery procedures Sclerotherapy: Involves injecting a solution into varicose veins to close them. Multiple injections may be necessary, and the procedure can often be performed in the office without anaesthesia. Laser treatment: Uses bursts of light to fade varicose veins. It is a non-invasive procedure without cuts or needles. Catheter-based procedures (radiofrequency or laser energy): These methods involve heating and sealing varicose veins and are particularly effective for larger veins. High ligation and vein stripping: This outpatient procedure ties off and removes varicose veins through small incisions. Ambulatory phlebectomy: Smaller varicose veins are removed through tiny skin pricks, resulting in minimal scarring. This procedure is also performed on an outpatient basis. What are the Complications/Side Effects of the Treatment? Possible complications or side effects of varicose vein treatments include: Temporary bruising or discolouration in the treated area Swelling or discomfort may occur Skin irritation or rash could develop Allergic reactions to medications used during procedures are rare but possible Numbness or tingling sensations may be experienced Blood clots can occur, although they are uncommon Infection or nerve damage is rare, but potential risks Varicose veins may recur over time Scarring or changes in skin texture may occur How Can I Prevent Varicose Veins? Consider these lifestyle adjustments to prevent varicose veins potentially: Incorporate regular exercise to enhance blood flow and muscle tone. Aim for activities like walking or cycling for 30 minutes 3–5 times per week. Maintain a healthy weight to alleviate pressure on the veins. Adopt a balanced diet low in salt and rich in fibre to mitigate water retention, a factor contributing to varicose veins. Be mindful of your sitting posture; avoid crossing your legs and elevate your legs when seated or lying down. Opt for appropriate footwear, avoiding high heels or tight stockings except for compression stockings. Take breaks to change positions frequently, incorporating stretching or short walks every 30 minutes. What is the Outlook for People with Varicose Veins? The outlook for individuals with varicose veins is generally positive. With appropriate management, including lifestyle adjustments and medical interventions as necessary, most people can effectively control symptoms and minimise complications. However, regular monitoring is essential to prevent potential worsening or complications. What are the complications of varicose veins? Potential complications of varicose veins include: Ulcers: Painful sores may develop near varicose veins, particularly around the ankles. Blood clots: Enlarged veins deep within the legs can lead to clot formation. Bleeding: In rare instances, superficial veins may rupture. Leg swelling: Prolonged varicose veins can result in swelling of the legs. Do varicose veins return after treatment? Varicose veins can indeed recur after treatment, with approximately 60% of individuals experiencing a reappearance within five years. Conclusion Varicose veins are common and can recur even after permanent varicose vein treatment. However, with proper management and lifestyle adjustments, individuals can often control varicose vein symptoms and minimise complications. Remember, regular monitoring is key to maintaining vein health. For convenient at-home testing and check-ups, consider using Metropolis Healthcare/Labs services, ensuring comprehensive care from the comfort of your home.
 Home Visit
Home Visit Upload
Upload







1715579024.webp)





 WhatsApp
WhatsApp